
Mesdames, Messieurs,
Le 14 août 2024, le Directeur général de l’Organisation mondiale de la Santé (OMS) a déclaré que la recrudescence actuelle du mpox dans les pays d’Afrique centrale constituait une Urgence de santé publique de portée internationale (USPPI). Le principal foyer de transmission identifié se situe en République Démocratique du Congo (RDC), totalisant plus de 95% des cas, avec majoritairement des souches appartenant au clade I. Des cas confirmés d’infection par ce clade, et notamment par le sous clade Ib, ont aussi été signalés dans des pays voisins de la RDC tels que le Rwanda, l’Ouganda, le Burundi et le Kenya. Le clade I serait plus virulent que le clade II responsable de l’épidémie de 2022.
En Europe, le risque de propagation du virus de clade I est considéré comme faible par l’European Centre for Disease Prevention and Control (ECDC). Aucun cas de clade Ib n’a été recensé en France à ce jour, mais il n’est pas à exclure le signalement de cas sporadiques dans les prochains mois. En dehors du continent africain, la Suède et la Thaïlande ont signalé la survenue d’un cas de mpox de sous-clade 1b sur leur territoire respectivement les 15 et 22 août.
Par ce message, nous souhaitons vous rappeler la stratégie et les conduites à tenir en vigueur pour le mpox.
1. Définition de cas et conduite à tenir
Les définitions de cas et de personnes contacts à risque et la conduite à tenir autour d’un cas de mpox ont été actualisées par Santé publique France (SpF) en date du 28 août 2024. Cette version prend en compte les données disponibles à date concernant le sous clade Ib émergent du virus monkeypox (MPXV) en Afrique centrale. A la définition de cas de mpox, s’ajoute une définition du diagnostic d’infection par un clade et un sous-clade du virus MPXV.
2. Diagnostic
Pour rappel, tout cas suspect de mpox doit faire l’objet d’une confirmation biologique par test RT-PCR. Par ailleurs, l’infection à mpox doit être évoquée après exclusion des diagnostics différentiels notamment la varicelle chez l’enfant en période de circulation active. Une fiche disponible sur le site du ministère de la santé rappelle les conditions de réalisation des tests et la stratégie diagnostique. [fiche_de_synthese_diagnostic_mkp_-_02-09-24.pdf (sante.gouv.fr)]
S’agissant de la réalisation du prélèvement, il peut être réalisé par tout laboratoire de biologie médicale sur prescription médicale, ainsi que dans les CeGiDD, et transmis si besoin à un laboratoire compétent pour l’analyse. Tous les laboratoires ne proposent toutefois pas le prélèvement. La mission nationale COREB (Coordination Opérationnelle Risque Épidémique et Biologique), en lien avec le Centre national de référence (CNR) des Orthopoxvirus (IRBA), la Société française de microbiologie (SFM) et la Société française d’hygiène hospitalière (SF2H), a rédigé une fiche opérationnelle[1] pour rappeler les bonnes pratiques à mettre en œuvre lors de la réalisation de prélèvement pour suspicion de mpox.
S’agissant de la réalisation de l’analyse, les capacités de détection du virus Monkeypox (RT-PCR spécifique Monkeypox et PCR générique Orthopoxvirus) ont été largement déployées sur le territoire pour faire face à l’épidémie de 2022. En plus des établissements de santé, notamment de référence (ESR), les capacités analytiques ont été élargies à certains laboratoires de biologie médicale (LBM), grâce à l’inscription de la RT-PCR à la nomenclature des actes de biologie médicale (NABM)[2] permettant sa prise en charge par l’assurance maladie sur prescription médicale.
Afin de caractériser les virus circulants et de mettre en évidence le plus précocement possible la survenue d’un cas de mpox de clade I sur le territoire, le déploiement de tests RT-PCR permettant de distinguer les Clade (clades I, II et Ib) est en cours dans les ESR, en lien avec le CNR.
Détermination du clade, du sous-clade et séquençage
– Les laboratoires qui ne sont pas en capacité de déterminer le clade doivent transmettre les prélèvements issus de tout cas confirmé au CNR pour détermination du clade et séquençage ;
– Les laboratoires en capacité de réaliser la détermination du clade doivent transmettre au CNR le matériel viral issu de tout cas d’infection par le virus MPXV de clade I, pour détermination du sous-clade et séquençage, ainsi que les prélèvements issus de tout cas pédiatrique, cas adulte féminin, cas grave hospitalisé, cas nosocomial et les éventuels cas groupés, pour les cas de Clade II, pour caractérisation des souches.
3. Signalement des cas et mesures autour des cas
Tous les cas probables et confirmés de mpox doivent être signalés sans délai aux Agence régionale de santé (ARS). Ce signalement n’est pas nécessaire pour les cas suspects qui doivent être orientés vers une consultation médicale et la réalisation d’un test biologique.
Un arrêté sera publié prochainement pour ajouter le clade et le sous clade au formulaire CERFA de signalement. Cependant, il conviendra de ne pas attendre les résultats des PCR de clade pour signaler les cas probables et confirmés de mpox à l’ARS.
Les ARS ont la charge de mettre en place les mesures nécessaires à la limitation du risque de propagation autour des cas : isolement des cas, contact-tracing pour identification des personnes contacts à risque, rappel des mesures de prévention pour les cas et les personnes contacts, organisation de la vaccination des personnes contacts à risque, conformément à la conduite à tenir élaborée par Santé publique France.
4. Prise en charge des cas de mpox
Les fiches pratiques élaborées par la COREB en 2022 pour la prise en charge des cas de mpox (fiche pour les soignants, fiche à remettre au patient, fiche d’aide au diagnostic dermatologique, procédure opérationnelle de prélèvement) ont été actualisées et sont disponibles ici sur le site Internet de la COREB.
5. Stratégie de vaccination
La Haute Autorité de santé a été saisie par la Direction générale de la santé pour actualiser ses recommandations élaborées en 2022 s’agissant du schéma vaccinal contre le mpox et des cibles de la vaccination préventive sur le territoire.
L’avis de la HAs publié le 2 septembre 2024 vise à répondre à trois objectifs : (i) prévenir l’émergence du clade Ib du MPXV en France, (ii) réduire voire éliminer en France la circulation du clade II, et (iii) renforcer l’immunité à long terme pour se préparer à d’éventuelles flambées épidémiques.
La double approche de vaccination préventive pour les populations à haut risque et de vaccination réactive des personnes contacts à risque autour des cas de mpox est maintenue :
– Concernant la campagne de vaccination en préexposition, la cible reste identique : la HAS recommande que les personnes suivantes, du fait de leur haut risque d’exposition au virus, soient éligibles à une vaccination avec le vaccin MVA-BN (IMVANEX ou JYNNEOS) :
– Pour la stratégie de vaccination réactive autour des cas (vaccination post-exposition), la HAS préconise que les personnes contacts à risque, telles que définies par Santé publique France dans sa conduite à tenir, ainsi que les personnes immunodéprimées ayant eu un contact étroit avec une personne-contact à risque, soient également éligibles à la vaccination avec le vaccin MVA-BN (IMVANEX ou JYNNEOS). Pour rappel, cette vaccination réactive doit idéalement être administrée dans les 4 jours suivant le premier contact à risque, et au plus tard dans les 14 jours.
Concernant le schéma de vaccination, la HAS rappelle que la primovaccination avec le vaccin MVA-BN (IMVANEX ou JYNNEOS) repose sur l’administration de 2 doses espacées au minimum de 28 jours, ou une dose unique pour les personnes ayant bénéficié d’une vaccination antivariolique avec un vaccin de 1ère génération avant 1980, ou 3 doses pour les personnes immunodéprimées, quels que soient les antécédents de vaccination antivariolique.
Dans l’objectif d’empêcher la diffusion du MPXV en France et de renforcer l’immunité à long terme de la population contre les infections à MPXV pour mieux se préparer à d’éventuelles nouvelles flambées épidémiques, la HAS recommande l’administration d’une dose unique de rappel chez les personnes ayant déjà réalisé une primovaccination complète (à 1, 2 ou 3 dose(s) selon les cas). La dose de rappel doit être administrée à distance de la primovaccination soit, dans la situation actuelle, deux ans environ après la dernière dose. Cette recommandation de rappel à distance ne s’applique pas aux personnes ayant reçu une vaccination antivariolique dans l’enfance puis une dose unique de rappel par le MVA-BN depuis 2022, ni aux personnes ayant été infectées par le MPXV depuis 2022 compte-tenu de l’immunité naturelle conférée par l’infection passée. Un tableau résumant les différents schémas vaccinaux en fonction des antécédents d’infection et de vaccination est présenté ci-dessous :
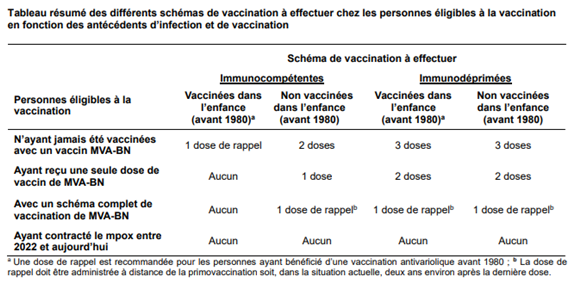
Il est important d’indiquer qu’il n’y a pas d’urgence à réaliser cette dose de rappel ; les personnes concernées par la vaccination doivent être invitées à finaliser leurs schémas vaccinaux ou à réaliser leurs doses de rappel d’ici à la fin de l’année 2024.
En raison des données limitées disponibles sur l’utilisation des vaccins de 3ème génération chez la femme enceinte, la HAS rappelle qu’il est préférable d’éviter l’utilisation de ces vaccins pendant la grossesse. L’administration pendant la grossesse ou l’allaitement ne doit être envisagée que si les bénéfices potentiels sont supérieurs à tout risque potentiel pour la mère et le fœtus.
Pour les personnes âgées de moins de 18 ans, la HAS rappelle que la sécurité et l’efficacité du vaccin n’ont pas été évaluées, et que l’AMM du vaccin IMVANEX ne prévoit pas à ce jour[3] la vaccination de cette population. Cependant, compte tenu des données disponibles limitées mais rassurantes sur l’utilisation du vaccin en population pédiatrique, et du risque accru de formes sévères chez les enfants, la HAS recommande que la vaccination soit envisagée au cas par cas (situations particulières) pour les mineurs entrant dans les cibles vaccinales (notamment ceux pris en charge dans les CEGIDD), par les seuls spécialistes, après une évaluation stricte des bénéfices et des risques pour le mineur concerné, dans le cadre d’une décision médicale partagée, et dans les conditions fixées aux articles L.1111-2 et suivants du code de la santé publique, concernant l’information et le consentement des mineurs et des titulaires de l’autorité parentale.
Recommandations vaccinales pour les voyageurs
Le Haut conseil de la santé publique (HCSP) a été saisi par la DGS pour émettre des recommandations de prévention et de vaccination pour le mpox pour les personnes se rendant dans une zone de circulation active du mpox de Clade I. L’avis complet du HCSP est disponible sur le site du Ministère (Avis du HCSP (sante.gouv.fr)) et sera très prochainement en ligne sur le site du HCSP sur la page : https://www.hcsp.fr/Explore.cgi/AvisRapports.
Le HCSP considère que les voyageurs les plus à risque de mpox dans le contexte actuel sont :
– Les personnes ayant des pratiques sexuelles à risque indépendamment de la destination ;
– Les professionnels de santé et les travailleurs humanitaires se rendant dans une zone de circulation active du MPXV de clade I (a et/ou b), en particulier la République démocratique du Congo et les pays limitrophes de la région des grands lacs ;
– Les personnes originaires des zones de circulation active du MPXV de clade I (a et/ou b) partant rendre visite à la famille et à leurs connaissances ;
– Les personnes immunodéprimées se rendant dans les zones de circulation active du MPXV de clade I (a et/ou b).
Pour ces personnes, le HCSP recommande la vaccination avec un vaccin de 3ème génération[4].
Tous les autres voyageurs sont évalués à faible risque de mpox dans le contexte actuel et n’ont pas à se faire vacciner avant leur voyage.
Mise en œuvre de la vaccination
Les centres offrant la vaccination contre le mpox sont régulièrement mis à jour sur le site Santé.fr/mpox.
Les centres de vaccination (Cegidd, établissement de santé, autre) doivent obligatoirement renseigner toutes les administrations de vaccins réalisées dans le formulaire dédié à cet effet. Des consignes seront rediffusées dans les prochains jours par les ARS aux centres de vaccination, notamment pour la saisie des rappels vaccinaux. Les circuits logistiques pour l’approvisionnement en vaccins de ces centres, sous la coordination des ARS, restent inchangés.
En complément de la vaccination, le respect des mesures préventives (mesures barrière dont le lavage régulier des mains, isolement pour les cas, limitation des contacts directs ou rapprochés avec des personnes malades ou susceptibles d’être infectées par MPXV ou des objets ou des linges susceptibles d’avoir été contaminés ; absence de partage de la literie et des serviettes avec des personnes qui pourraient être infectées par MPXV…) a démontré son efficacité pour réduire la transmission. L’efficacité de la vaccination n’étant pas de 100%, le respect de ces mesures reste absolument nécessaire, même pour les personnes vaccinées.
Il est par ailleurs essentiel de transmettre les conseils de prévention de l’infection au virus mpox lors de tout dépistage d’une IST ou de la prescription ou du suivi d’une prophylaxie pré-exposition au VIH (PrEP) dans le cadre d’une approche globale en santé sexuelle, et de promouvoir la vaccination auprès des personnes éligibles. Inversement, en cas de consultation pour suspicion d’exposition au virus mpox ou de demande de vaccination contre le virus, un dépistage des autres IST doit également être proposé, dans le cadre d’une approche intégrée en faveur de la santé sexuelle.
Enfin, depuis le mois de juillet 2022, un dispositif d’écoute « Mpox info service » est ouvert afin de répondre aux questions des personnes à risque, accessible tous les jours de 8h à 23h, au numéro vert 0 801 90 80 69 (appel et services gratuits, anonyme et confidentiel).
Je vous remercie pour votre mobilisation.
Dr Grégory EMERY
Directeur Général de la Santé
Signé
[1] Infection au Mpox virus : procédure opérationnelle de prélèvement – COREB – 17/08/2024
[2] Les indications de prise en charge prévues à la NABM sont les suivantes : « la détection du génome du virus Monkeypox est réalisée en cas de doute diagnostique (symptomatologie atypique et / ou contexte de contamination non caractérisé). Les indications prises en charge sont celles définies par les autorités sanitaires au vu de la situation épidémiologique »
[3] Un avis de l’agence européenne du médicament est attendu courant septembre 2024 sur l’inclusion de enfants de 12 ans et plus dans la stratégie vaccinale.
[4] Pour les personnes résidentes en France et retournant au pays pour rendre visite à leur famille ou leurs connaissances (VFR). La décision de vacciner tiendra compte de la destination, de l’intensité de la circulation du MPXV sur le lieu de séjour, du niveau de proximité avec la population locale, de la durée du séjour, de la notion de cas dans l’entourage immédiat et du niveau attendu d’application des mesures barrières (littératie en santé, conditions de logement, etc.).
Bien cordialement,
David Derisbourg
Responsable Marketing LEO
« LEO le logiciel de gestion de la pharmacie servicielle »